人体には様々な形や構造を持つ骨がありますが、その中でも「含気骨」は特に特徴的な存在です。内部に空洞を持ち、空気を含むこの骨は、単なる支持組織としてだけでなく、発声や体重軽減などの機能にも深く関わっています。医療や解剖学の分野では、含気骨の知識が画像診断や外科手術の際に欠かせないものとなっており、基礎知識を正確に理解しておくことが重要です。
この記事では、含気骨の定義から代表的な部位、機能、疾患との関連までを総合的に解説します。医学部生や放射線技師、耳鼻咽喉科・整形外科に関わる方々に向けて、試験や実務に役立つ知識をわかりやすく整理しました。
このページでわかること
- 含気骨の定義と構造的な特徴
- 前頭骨・蝶形骨・上顎骨・側頭骨など代表的な含気骨の役割
- 副鼻腔炎など含気骨と関係の深い疾患
- 小児期から加齢による含気骨の変化
- CT・MRI画像診断や手術時の臨床的重要性
含気骨の基本知識
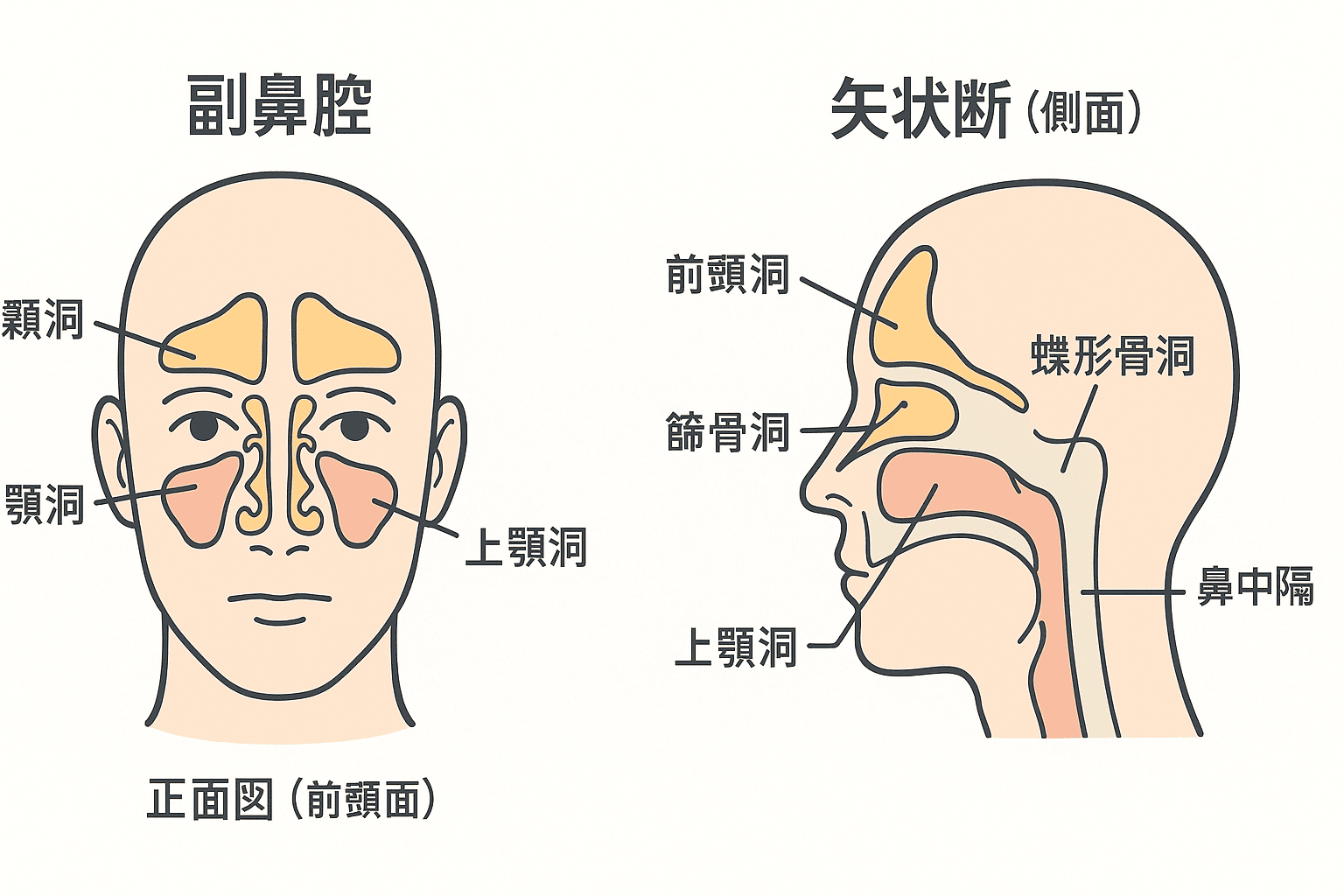
含気骨について正しく理解するためには、まずその定義や構造、他の骨との違いを把握しておくことが重要です。医療現場での画像診断や疾患との関連性を考える際に、基礎知識があいまいだと判断を誤る可能性もあるため、ここではその基礎を丁寧に整理していきます。解剖学的な用語も多く登場しますが、図解をイメージしやすいように平易な表現を交えて解説していきます。
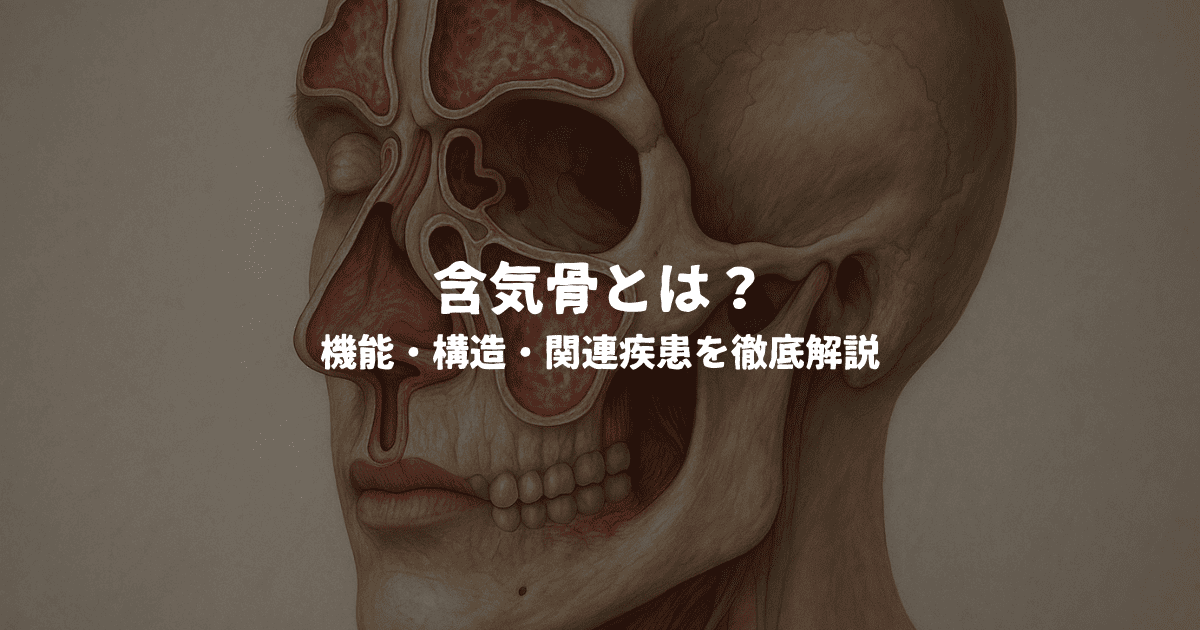
含気骨とは何か?定義と構造
含気骨とは、内部に空洞(含気腔)を持ち、そこに空気を含む構造をもつ骨のことを指します。空洞は粘膜に覆われており、副鼻腔としても知られています。空気の通り道であると同時に、様々な生理的機能を担っています。
構造的には、外側を緻密な骨が覆い、内部には空洞が広がる構成になっています。この空洞は単なる隙間ではなく、粘膜の分泌や感染防御機構とも関係しているため、解剖学だけでなく病理学的な視点からも重要な意味を持ちます。
含気骨は、出生時には未発達で、成長とともに内部の空洞が拡張していきます。このため、年齢や個体差により含気腔の大きさや形状は変化します。画像診断ではこうした差異を理解しておくことが、正常と異常の判別において重要なポイントとなります。
含気骨の特徴と機能
含気骨の大きな特徴は「軽さ」と「機能性」にあります。空洞を持つことで骨全体の重量を軽く保ちつつ、頭部の保護や音声共鳴などの役割を果たしています。
以下に、含気骨の主な機能を整理します。
- 頭部の重量軽減
↳空洞構造により骨量を減らし、重さを抑えることで首や脊椎への負担を軽減 - 共鳴腔としての役割
↳声の響きを調整し、個人特有の声質に影響を与える - 外傷時の緩衝作用
↳空洞により衝撃を吸収・分散し、脳や感覚器官を保護 - 粘膜による感染防御
↳内部の粘膜が異物や病原体を捕捉し、免疫応答を補助
このように、単なる空洞構造ではなく、生理学的にも機能的にも多面的な働きを持っている点が含気骨の大きな特徴です。
含気骨と他の骨との違い
人体の骨は、その構造によって「緻密骨」「海綿骨」「含気骨」などに分類されます。含気骨はその中でも特殊な分類に属し、他の骨とは明確に区別されます。
含気骨の構造上の違いを表にまとめると以下のようになります。
| 骨の種類 | 主な構造 | 例 |
|---|---|---|
| 緻密骨 | 高密度で硬い骨組織 | 大腿骨、上腕骨など |
| 海綿骨 | 多孔質構造で軽量 | 椎骨、短骨など |
| 含気骨 | 空洞を含む骨構造 | 前頭骨、上顎骨、側頭骨、蝶形骨 |
この違いを理解することは、解剖学的分類だけでなく、病態理解や画像診断にもつながります。含気骨は空洞をもつため、X線やCTで黒く抜ける特徴があり、疾患時の変化も視認しやすいという利点があります。
代表的な含気骨とその役割
含気骨は頭蓋骨の中でも限られた骨にしか存在せず、それぞれの骨が特有の解剖学的位置と機能を持っています。空気を含むことで軽量化を図ると同時に、共鳴腔や感覚器官との関係を保つため、臨床においても重要なランドマークになります。以下では、代表的な4つの含気骨について、その構造や役割を詳しく解説します。
前頭骨:額に位置する含気骨
前頭骨は額の部分を構成する骨で、前頭洞という含気腔を内部に有しています。この空洞は左右に分かれ、上眼窩のすぐ上に位置しており、副鼻腔の一部として知られています。
前頭洞の主な役割は以下のとおりです。
- 頭部の軽量化
↳広範囲にわたる骨量を削減し、脳の負担を軽減 - 鼻腔との換気調節
↳前頭洞は鼻腔と交通しており、空気の流れを補助 - 画像診断の指標
↳副鼻腔炎などの診断で前頭洞の透過性を観察可能
前頭骨の異常は頭痛や慢性副鼻腔炎と関連しやすく、臨床上も見落とせない要素となります。
蝶形骨:頭蓋底を構成する複雑な骨
蝶形骨は頭蓋底中央に位置し、内部に蝶形骨洞という含気腔を有します。形状が複雑で、脳神経の通過路や血管の通り道も兼ねるため、外科手術でも慎重な操作が求められる骨です。
蝶形骨洞の特徴には以下のような点があります。
- 中脳や視神経との近接
↳視交叉や下垂体に近いため、病変の影響が出やすい - 画像診断での高精度観察
↳CTで蝶形骨洞の左右対称性や濁りの有無を確認 - 感染波及のリスク
↳深部にあるため一度感染が起きると重篤化しやすい
複雑な構造ゆえに診断・治療が難しく、専門知識が求められる部位のひとつです。
上顎骨:副鼻腔との関係が深い
上顎骨は顔面の中心部を構成し、最大の含気腔である上顎洞(マックスラー洞)を内部に含みます。この空洞は副鼻腔の中でも最も大きく、鼻腔と直接交通しています。
上顎洞の役割をまとめると以下のとおりです。
- 顔面骨の軽量化
↳広い空洞により顔面骨の重量を軽減 - 音声の共鳴調整
↳発声時の音響効果に寄与 - 上顎歯との解剖学的関係
↳歯根との近接があり、歯性感染が波及しやすい
歯科治療後に上顎洞炎を発症することもあり、歯科と耳鼻科の連携が必要とされる症例も見られます。
側頭骨:耳の構造と深く関わる
側頭骨は側頭部に位置し、内部に乳突蜂巣と呼ばれる多数の小さな空洞を持ちます。これらは含気腔の集合体であり、中耳や内耳と解剖学的に連続しています。
側頭骨の含気構造の機能には以下のような点があります。
- 音の伝達支援
↳中耳腔と連動し、音の伝達に影響を与える - 圧力の調整機構
↳耳管と連動して鼓膜内外の圧平衡を調整 - 感染伝播経路となる可能性
↳中耳炎が乳突蜂巣に波及しやすく、慢性化のリスクあり
乳突蜂巣の発育には個人差が大きく、小児期では未発達なことも多いため、年齢に応じた評価が求められます。
含気骨と疾患の関係
含気骨は空洞を持つという構造上、感染や外傷の影響を受けやすいという側面があります。副鼻腔炎や中耳炎、さらには骨折や慢性疾患まで、含気骨に関連する病態は多岐にわたります。構造や周囲の臓器との関係を理解することが、診断や治療の精度向上に直結します。
副鼻腔炎などの感染症との関係
含気骨が最も頻繁に関与する疾患のひとつが「副鼻腔炎」です。副鼻腔とは、前頭洞・上顎洞・蝶形骨洞・篩骨洞などを含む含気腔の総称であり、風邪などをきっかけに感染が起こりやすくなります。
感染症との関係を整理すると以下のようになります。
- 鼻腔との交通が感染経路
↳鼻腔とつながっているため、ウイルスや細菌が侵入しやすい - 換気障害による分泌物停滞
↳開口部の狭小化で粘液が排出されず炎症を悪化させる - 慢性化で粘膜の線毛機能低下
↳長引く炎症で自浄作用が失われ、治りにくくなる
副鼻腔炎は急性と慢性に分かれ、慢性副鼻腔炎ではCTによる含気腔の透過性変化を評価することが診断の鍵になります。
含気骨の外傷とその影響
含気骨は空洞を持つため、強い衝撃に対して脆弱な面があります。特に顔面外傷や頭部打撲では、含気骨の骨折によって深刻な合併症を引き起こすこともあります。
外傷時の影響として代表的なものを挙げると次の通りです。
- 空洞の陥没や骨折
↳構造的に空洞があるため、圧力に弱く骨が変形しやすい - 空気漏れ(気腫)
↳骨折部から空気が漏れ、皮下気腫や脳室内気腫につながることも - 感染波及のリスク上昇
↳骨折を介して細菌が深部に侵入するリスクが高まる
特に前頭洞や上顎洞の骨折では、視覚や嗅覚への影響を伴うことがあるため、画像診断による早期評価が不可欠です。
含気骨が関連する慢性疾患
含気骨は慢性的な病変にも関与することがあり、炎症や粘膜肥厚の継続は構造の変形や機能障害につながります。特に、慢性副鼻腔炎やアレルギー性鼻炎との関係が深く、生活の質を大きく左右する疾患となります。
慢性疾患との関係性は以下の通りです。
- 慢性副鼻腔炎
↳長期間にわたる粘膜炎症で含気腔の形態が変化しやすい - 鼻茸(ポリープ)形成
↳慢性炎症により粘膜が腫大し、空気の通りを妨げる - 中耳の含気不全症
↳側頭骨の空洞形成不全により耳管機能障害を引き起こす
こうした慢性疾患では、単なる構造異常にとどまらず、周辺組織や感覚器官への影響も伴うため、包括的な診察と長期的な管理が求められます。
小児期の含気骨の発育
含気骨は出生時にはほとんど発達しておらず、成長とともに徐々に空洞が広がっていきます。特に乳幼児期から学童期にかけて発育が著しく、年齢によって含気腔の大きさや構造に大きな差が見られます。このため、画像診断や病理評価の際には「年齢相応かどうか」を常に判断材料とする必要があります。
以下に、年齢ごとの含気骨の発育状況を簡潔にまとめます。
| 年齢 | 前頭洞 | 上顎洞 | 蝶形骨洞 | 乳突蜂巣 |
|---|---|---|---|---|
| 出生時 | 未形成 | 小さい空隙あり | 形成前 | 未発達 |
| 3〜5歳 | ほぼ未発達 | 拡大傾向 | 発育開始 | 徐々に含気化 |
| 6〜8歳 | 発育開始 | かなり拡大 | 明瞭になる | 構造が明確に |
| 10歳以降 | 成人に近い | 成人レベル | 完成に近づく | 個人差大きい |
このように、含気骨の発達には年齢とともに段階的な変化があり、未熟な時期には感染症の発症や波及の仕方も異なってきます。小児では含気腔が狭く換気が悪いため、副鼻腔炎などのリスクも高くなることが知られています。
年齢による含気の程度の変化
含気骨の空洞部分は、加齢によっても変化します。成長期に拡大した含気腔は、成人期以降は一定の大きさを保つものの、高齢になると骨の変性や粘膜の萎縮に伴い形状や機能が変化することもあります。
含気の程度に影響を与える要因は以下のように整理できます。
- 成長による骨の拡大
↳含気腔が大きくなり、共鳴腔としての機能が完成 - 加齢による骨硬化や粘膜萎縮
↳空洞が狭くなったり、機能低下を招く可能性がある - 慢性炎症や外傷による構造変化
↳骨の再構築や繊維化により含気性が失われることがある
さらに、以下の図は成長と加齢による含気腔のイメージ変化を簡略化した模式図です。
| 時期 | 含気腔の模式図(イメージ) |
|---|---|
| 乳児期 | ●(骨がほぼ詰まっている) |
| 学童期 | ◍(骨が発育しつつ空洞が広がっている) |
| 成人期 | ◎(しっかりした空洞を持つ) |
| 高齢期 | ◯(骨が硬化し空洞がやや縮小) |
このように、年齢や健康状態によって含気の程度は大きく変化します。診断や手術計画では、こうした生理的変化を前提に判断を行う必要があります。
臨床・画像診断における含気骨の重要性
含気骨はただ「空気を含む骨」というだけでなく、医療現場での画像診断や手術において非常に重要なランドマークです。特に頭蓋・頭部領域のCT・MRI・手術計画において、含気骨の構造や変化を正しく把握しておくことが、診断精度や治療安全性の向上につながります。
CT・MRI画像での含気骨の見方
含気骨は空洞(含気腔)を持つ構造のため、画像上では“黒く抜ける”部分として認められ、骨・粘膜・液体の変化によって明らかに異なる所見を呈します。画像を読む際には以下の点がポイントになります。
まず、基本的な見え方と確認すべきポイントを整理します。
- 含気腔の典型的所見:骨〜空気〜軟組織の陰影変化
↳空気=低吸収(CTでは黒に近い)、骨=高吸収(白に近い) - 左右対称・形状・大きさの確認
↳正常では左右に大きな差がないことが多いが、個人差あり - 異常所見のチェック項目:
・粘膜肥厚/液体貯留(含気腔内に液体やムチンが入ると灰色〜白っぽく写る)
・骨壁の破壊・骨変形(慢性炎症や腫瘍で起こりうる)
・開口部の狭小化・閉塞(鼻腔、副鼻腔道の交通障害)
具体的な画像所見を読み解くための表を下に示します。
| 所見 | 解釈 | 臨床上の意味 |
|---|---|---|
| 含気腔が黒く明瞭に抜けている | 正常な含気化が起きている | 骨構造が良好、換気・排液経路が確保されている可能性が高い |
| 含気腔内に灰白〜白色の濁り/液体レベルあり | 粘膜肥厚・分泌物貯留などの変化あり | 副鼻腔炎・中耳炎/乳突蜂巣炎などの可能性 |
| 骨壁が薄くなっている・欠損あり | 炎症の慢性化・腫瘍浸潤・骨破壊あり | 手術検討・重篤化リスク高い状態 |
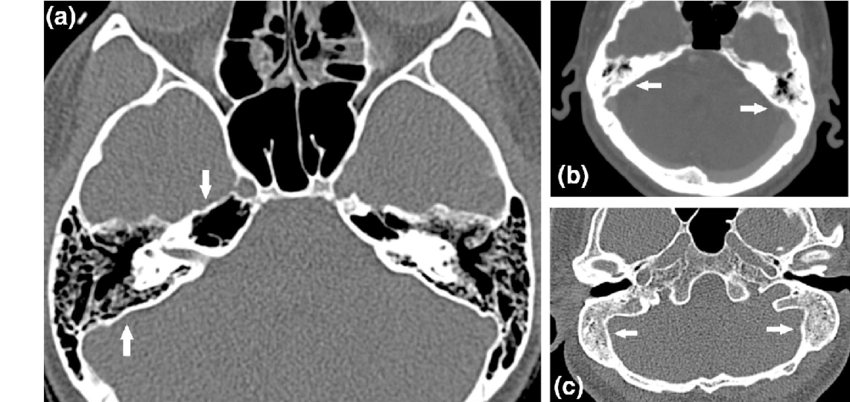
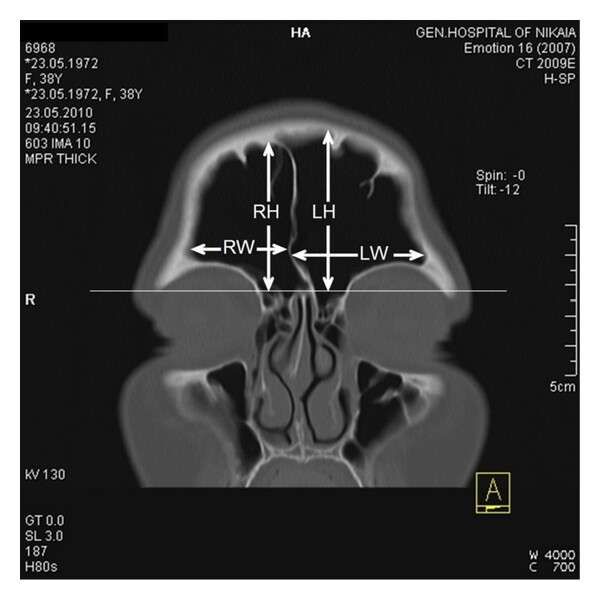
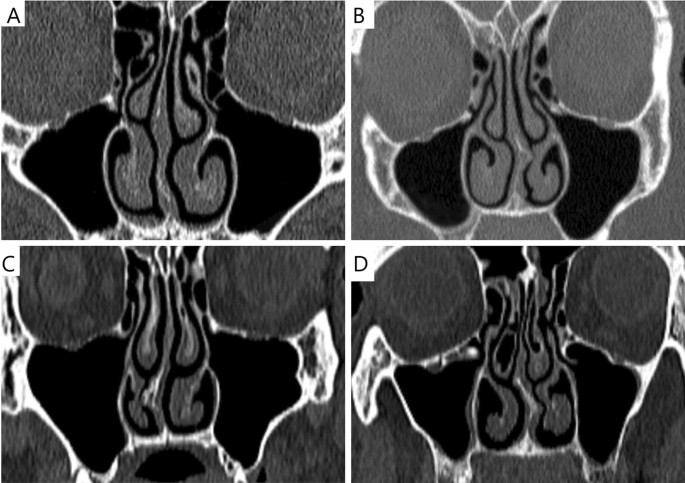
例えば、乳突蜂巣(側頭骨内の含気腔)を薄層CTで観察すると、含気化の程度が術前リスクの指標になるという報告があります。 また、上顎洞(上顎骨にある含気腔)では、慢性副鼻腔炎の際、粘膜肥厚・液体貯留・骨肥厚がCT上明らかになります。 こうした所見を系統的にチェックできるよう、画像を読む習慣をつけることが重要です。
手術や処置におけるランドマークとしての役割
含気骨は手術・処置時のランドマークとしても極めて重要です。骨壁の厚さ・含気腔の広がり・隣接構造との関係を把握していないと、思わぬ合併症を引き起こす可能性があります。
手術時に意識すべきポイントを次のように整理します:
- 含気腔の存在による骨の軽量化とそのため骨壁が薄い場合もある
↳骨掘削時の出血・穿孔リスクが増加 - 含気腔が大きく発達している場合、手術ルートとして活用できるケースあり
↳例:乳突蜂巣を利用した中耳手術など - 含気腔の中やその隣接に重要な神経・血管が走る場合があり、誤って損傷する危険あり
↳例:視神経管・内頸動脈・顔面神経管など(特に蝶形骨洞や側頭骨内) - 術後合併症リスクとして、含気腔が術路・穿通路になりやすい
↳例えば、側頭骨の含気腔が術後の脳脊髄液(CSF)漏出のルートとなることが報告されています。
したがって、手術計画時には含気骨のCT/MRI評価を必ず行い、骨壁の厚さ・含気化の範囲・隣接構造との関係を把握することが、安全な処置の鍵となります。
画像学・手術実践ともに、含気骨という構造を“単なる空洞”と捉えるのではなく、「診断・治療の手がかり」「リスク管理の軸」として位置づけておくことが、医療者にとって価値の高い知識となります。
まとめ|含気骨の理解が医療に与える影響
この記事では、含気骨の定義・構造から代表部位、疾患との関連、画像診断や手術時の重要性まで幅広く解説してきました。含気骨はただの空洞をもつ骨ではなく、その存在と変化が診断や治療に直結する重要な解剖学的要素です。
含気骨は年齢や疾患によって形態が大きく変化するため、「正常」と「異常」を見分けるには基礎知識の正確な理解が不可欠です。特にCTやMRIでは、含気腔の状態が病変の指標になる場面が多く、構造の理解と読影力が密接に関係します。
実際に学習や臨床に応用する際には、以下の点を意識すると理解が深まります。
- 解剖図や断層画像と照らし合わせながら学ぶ
- 年齢差や個人差を前提として観察する
- 病態ごとに含気骨の変化を想定して診る視点をもつ
理解を深めることで、試験対策だけでなく、将来的な臨床判断力の土台を築くことにもつながります。複雑に見える含気骨も、要点を押さえて学べば決して難解なテーマではありません。自信をもって診療や学習に役立てていきましょう。








コメント